A ciência traz novas chances para bebês prematuros com o útero artificial. Experimentos bem sucedidos de 2017, realizados no Hospital Infantil da Filadélfia (CHOP), foram considerados o pontapé inicial da discussão sobre o potencial do útero artificial. Cordeiros ainda não totalmente desenvolvidos, repousando em um ambiente que simula o interior de um útero tiveram o desenvolvimento esperado e conseguiram sobreviver.

A inovação em destaque é o EXTEND (Extra-uterine Environment for Newborn Development), ou “Ambiente Extrauterino para Desenvolvimento de Recém-Nascidos”. Em termos simples, não estamos falando de um “Matrix” da vida real, onde os bebês são cultivados do zero em laboratório, o foco é auxiliar bebês nascidos extremamente prematuros, aqueles que veem o mundo antes de 28 semanas de gestação. Se a ciência conseguir fazer isso corretamente, em vez de depender de ventiladores, poderíamos ter um sistema que simula com precisão o ambiente do útero, oferecendo uma chance melhor para esses bebês.
Alan Flake, cirurgião fetal do CHOP (Hospital Infantil da Filadélfia), que lidera o esforço essa inovação, tem grandes esperanças em um futuro onde gravidez em risco possa ser manejada de forma que bebês sejam entregues a um sistema como o EXTEND, em vez de nascerem e serem imediatamente colocados em ventiladores. A startup Vitara Biomedical está investindo $100 milhões no desenvolvimento do desse útero artificial.
Não é surpresa que existam as questões regulatórias e éticas a serem consideradas. A FDA (Food and Drug Administration), a agência que regula medicamentos e alimentos nos EUA, convocou uma reunião para abordar essas discussões. E, como você pode imaginar, os olhos do mundo estarão voltados para esse encontro, desde grupos desenvolvendo tecnologias semelhantes até bioeticistas ponderando sobre as vastas implicações.
Falando em bebês, viu o que a manipulação genética do CRISPR pode proporcionar para bebês com problemas de coração? Clica aqui para ver!
A esperança do útero artificial
É compreensível questionar por que a natureza permitiria que bebês nascessem prematuramente, especialmente quando se considera que os nascimentos prematuros são uma das maiores causas de morte e deficiência em crianças com menos de cinco anos. Em 2020, houve cerca de 13,4 milhões desses nascimentos. Isso é bastante! E aqui entra o poder e o potencial da ciência: ao identificar e abordar esse problema, pode-se propor soluções que salvam vidas.
A viabilidade fetal é algo bem delicado. Bebês nascidos antes das 22 semanas têm poucas chances de sobreviverem fora do útero, mas com 28 semanas de gestação, a maioria consegue sobreviver, mas às custas de suporte vital significativo. E é exatamente nesse intervalo, de 22 a 28 semanas, que a tecnologia do útero artificial pode oferecer uma alternativa para melhorar as chances de sobrevivência e saúde desses bebês.
Em uma pesquisa realizada na Suécia, ficou evidente que os bebês nascidos prematuramente enfrentam desafios de saúde ao longo da vida. 78% das pessoas nascidas antes das 28 semanas apresentavam algum tipo de condição médica na idade adulta. Quando comparado com os nascidos a termo, cuja taxa foi de 37%, a disparidade é gritante.
No útero natural, o feto recebe tudo o que precisa para se desenvolver. Mas, claro, replicar esse ambiente fora do corpo humano é um desafio. A tecnologia do útero artificial concentra-se principalmente em fornecer oxigênio e remover o dióxido de carbono, substituindo os ventiladores mecânicos que, embora vitais, podem ser prejudiciais para pulmões em desenvolvimento.
O processo pelo qual o útero artificial funciona é fascinante. Os bebês são colocados em uma “Biobag“, preenchida com líquido que imita o líquido amniótico. Em uma manobra cirúrgica delicada e precisa, os vasos sanguíneos do cordão umbilical são conectados a um sistema de oxigenação externo, e o coração ainda bombeia sangue como faria em um útero natural.
Os Ovinos têm sido protagonistas nessa pesquisa. Semelhantes a nós em termos de desenvolvimento fetal, os cordeiros têm fornecido insights valiosos. Em 2017, os pesquisadores conseguiram manter oito cordeiros vivos por até quatro semanas usando um útero artificial. E esses cordeiros cresceram! Desde então, os cientistas têm aperfeiçoado suas técnicas, com os olhos firmemente voltados para ensaios clínicos em humanos.
A evolução do útero artificial
Ao nos aprofundarmos nas complexidades dos úteros artificiais, fica evidente que o grupo CHOP não é o único jogador em campo. Sua tecnologia pode estar mais próxima de testes em humanos, mas equipes da Espanha a Singapura também estão direcionando suas energias para iniciativas semelhantes.
Uma iniciativa notável é a equipe do cirurgião fetal George Mychaliska, na Universidade de Michigan Health. Eles nomearam sua criação de “placenta artificial”. À primeira vista, você pode pensar que o EXTEND do CHOP e a placenta artificial são a mesma coisa, mas seus mecanismos são surpreendentemente distintos.
Enquanto o sistema do CHOP envolve o bebê em um ambiente fluido, o dispositivo de Michigan enche diretamente os pulmões do bebê por meio de um tubo endotraqueal. Além disso, os métodos de circulação sanguínea diferem substancialmente. O dispositivo de Michigan opera com uma bomba, retirando sangue da veia jugular, enriquecendo-o com oxigênio fora do corpo e reintroduzindo-o através da veia umbilical. Em contraste, a equipe do CHOP utiliza um sistema que se integra tanto com as artérias umbilicais quanto com a veia.
Naturalmente, cada método tem seus benefícios e desafios. Uma desvantagem significativa do sistema CHOP é sua dependência de partos por cesariana, porque as artérias umbilicais, cruciais para o seu sistema, começam a selar rapidamente durante o parto.
Embora uma grande parcela — cerca de 55% — de bebês extremamente prematuros já nasça por cesariana, as cesáreas eletivas não estão isentas de riscos. Do outro lado do espectro, a técnica de Michigan se destaca ao acomodar partos naturais, mas seu desafio se refere à sua bomba externa que, embora inovadora, apresenta potenciais complicações, como estressar o coração ou provocar hemorragias cerebrais.
Em termos de longevidade, os dados atuais mostram uma ligeira vantagem para o sistema CHOP. Enquanto a proposta de Michigan conseguiu sustentar cordeiros por cerca de duas semanas, o CHOP ostenta um mês completo de suporte.
No entanto, apesar das diferenças, há um espírito de colaboração. Robert Bartlett, associado à iniciativa de Michigan, expressa abertamente sua esperança de que a equipe CHOP obtenha a aprovação da FDA para seus ensaios em humanos. Michigan próprios planejam se apresentar à FDA em um ano, aproximadamente.
Com uma perspectiva global, Eduard Gratacós, especialista em medicina fetal da Universidade de Barcelona, reconhece que seu grupo está um pouco atrás do grupo CHOP, mas destaca que os resultados dos seus ensaios clínicos forem promissores, ele acredita que o mundo precisará de inúmeros dos sistemas.
O papel dos cordeiros para a ciência de úteros artificiais
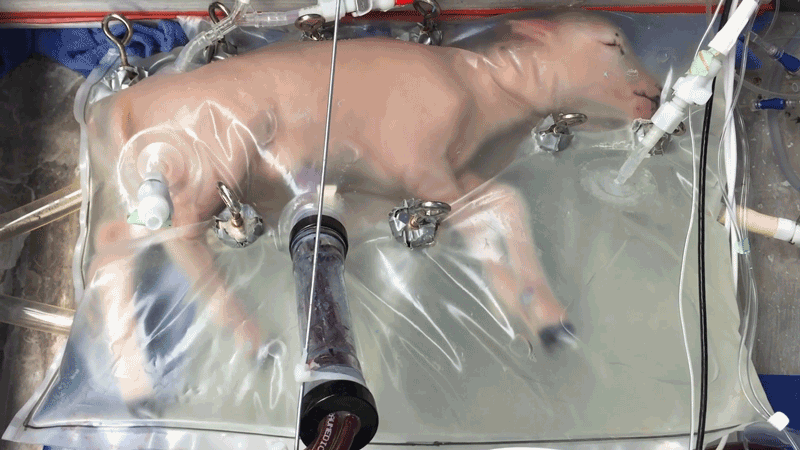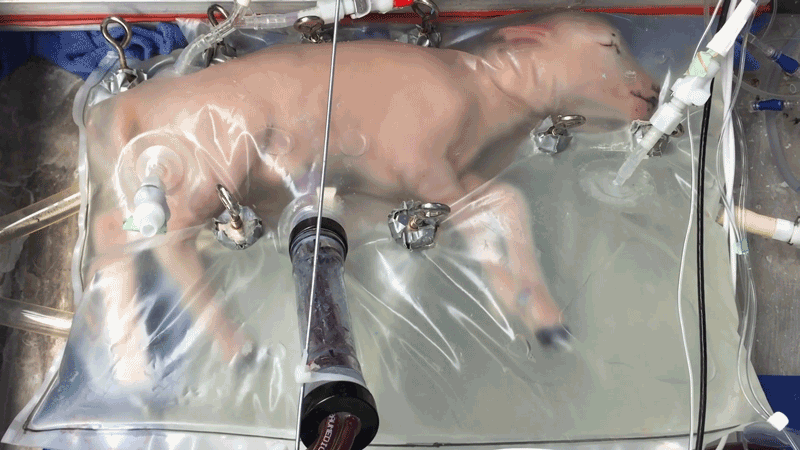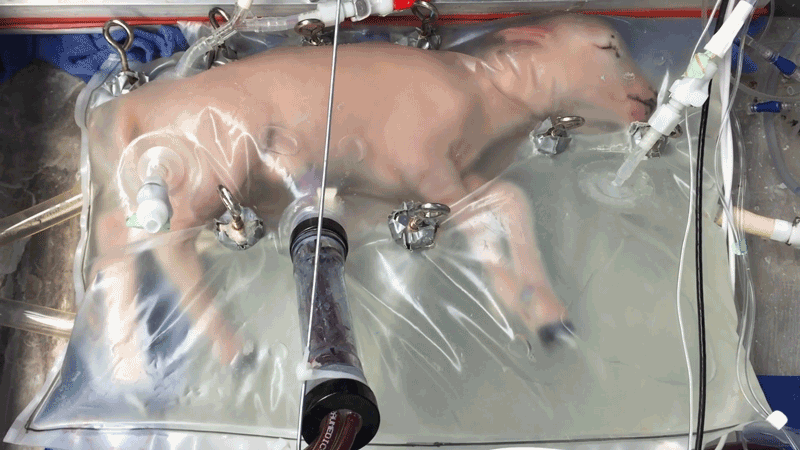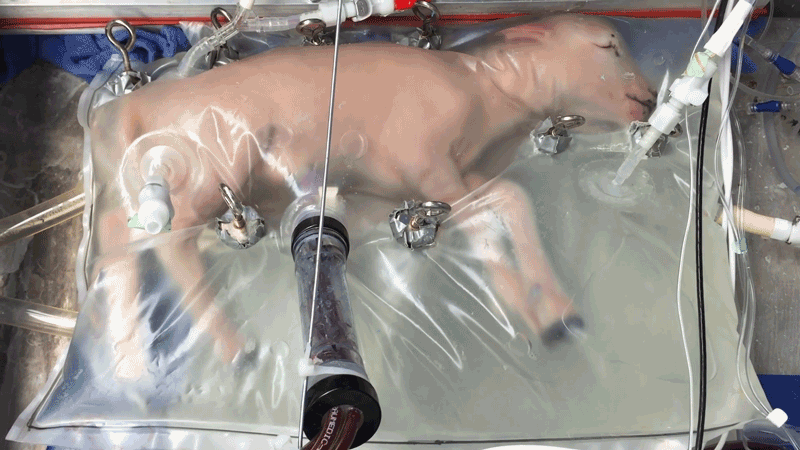
A transição da pesquisa em cordeiros para aplicações humanas é complexa e repleta de obstáculos. Como Gratacós observou, existem diferenças significativas entre cordeiros e humanos que tornam este salto gigante.
Um dos principais desafios é a discrepância de tamanho. Cordeiros extremamente prematuros, usados como equivalentes de desenvolvimento para bebês prematuros em pesquisas, são duas a três vezes maiores. Isso significa que os pesquisadores precisarão adaptar ainda mais os delicados equipamentos do útero artificial, já diminutos, para serem compatíveis com humanos.
A comparação entre porcos fetais e cordeiros também é intrigante. Enquanto os porcos fetais se aproximam mais em tamanho aos fetos humanos, eles apresentam maiores desafios em ambientes de pesquisa do que os cordeiros, como Bartlett destaca.
E há os primatas não humanos – embora sejam fisiologicamente semelhantes aos humanos, tornando-os um modelo ideal para ensaios pré-clínicos, seus fetos são ainda menores que os humanos. Além do tamanho, há a complexa questão ética associada à realização de experimentos nesses animais.
Entretanto, a inovação não está limitada apenas ao desenvolvimento do útero artificial. Guid Oei, obstetra da Universidade de Tecnologia de Eindhoven, na Holanda, está à frente de um projeto paralelo igualmente interessante: bonecos de simulação. Esses bonecos têm como objetivo permitir que os clínicos pratiquem o delicado processo de transferência de um feto. Oei destaca que os pesquisadores têm “apenas uma chance” de acertar, e essa prática não deve ser com seres humanos reais.
Diante de todas estas considerações, uma questão ética pendente se eleva: estamos prontos para ensaios em humanos? Matthew Kemp, obstetra da Universidade Nacional de Singapura, acredita que, eticamente, ainda não há dados suficientes para dar esse passo. Ele espera por informações mais extensas sobre os resultados a longo prazo para os animais experimentais e estudos envolvendo primatas não humanos antes de qualquer início de ensaios clínicos.
Embora o grupo CHOP tenha aludido a “extensos dados não publicados” preparados para aprovação regulamentar, a ênfase de Kemp é clara: antes de adotar essa nova modalidade de tratamento, é crucial ter um argumento convincente de que ela é mais segura e mais eficaz, tanto a curto quanto a longo prazo, mais do que as atuais medidas de salvamento.
As questões éticas e o futuro
A inovação tecnológica, muitas vezes, nos confronta com questões éticas profundas e inéditas. O desenvolvimento de úteros artificiais não é exceção.
Este grande avanço transformacional, enquanto carrega a promessa de resolver uma série de problemas, também acende um debate fervoroso sobre suas implicações. Após a revelação do estudo de 2017, o temor de que esses dispositivos possam, um dia, substituir a gravidez natural surgiu.
No entanto, Kelly Werner, bioeticista e neonatologista do Centro Médico da Universidade de Columbia aponta que a ideia de um substituto completo para a gravidez parece ser uma realidade distante e, talvez, ainda não seja o momento de nos preocuparmos com essa eventualidade.
Nos Estados Unidos, o cenário é ainda mais complexo. A pesquisa em úteros artificiais se desenvolve sob um pano de fundo politicamente carregado, especialmente em relação aos direitos reprodutivos. Com decisões judiciais recentes como a revogação do Roe v. Wade (decisão judicial do Supremo Tribunal dos Estados Unidos em 1973 que legalizou o aborto em todo o país), os pesquisadores, como Flake e Mychaliska, caminham em terreno minado, buscando garantir que a definição de viabilidade fetal permaneça clara e inalterada.
As discussões não se limitam ao campo político. O debate também penetra na esfera linguística. Chloe Romanis, bioadvogada da Durham Law School, no Reino Unido, levanta uma questão semântica: como devemos chamar os seres cultivados nesses dispositivos? Não são fetos no sentido convencional e talvez nem neonatos. Diante dessa realidade inédita, o grupo CHOP sugere um termo novo: “fetonatos“.
Por trás das inovações e das discussões éticas, também devemos considerar as críticas construtivas. Michael Harrison, cirurgião fetal da Universidade da Califórnia, em São Francisco, por exemplo, nos convida a ponderar sobre a eficácia do investimento em tais tecnologias, especialmente quando dirigido a bebês com chances limitadas de sobrevivência. Ele, juntamente com Anna David, especialista materno-fetal da University College London, sugere que talvez o foco devesse ser desviado para aprimorar o suporte durante a gravidez e as técnicas existentes de cuidado para prematuros.
No entanto, Robert Bartlett lembra da urgência: Embora prevenir a prematuridade seja ideal, a realidade é que muitos bebês nascem prematuramente e necessitam de cuidados intensivos. Ele argumenta que, enquanto uma solução definitiva para a prematuridade não está ao nosso alcance, tecnologias como o útero artificial são essenciais.
A ciência está diante de novas possibilidades para salvar vidas, e os próximos passos em relação aos úteros artificiais apresentam novas perspectivas. Embora tudo isso venha carregado com dilemas éticos e desafios técnicos a serem superados, todos estaremos olhando com atenção para algo que pode proporcionar melhores chances para bebês prematuros.
Fonte: Nature

